"Winter is comming!" y se va notando el perfil de pacientes que trae esta estación del año, aparte de alguna que otra pandemia. Rescatamos del buzón de menciones de Twitter la pregunta que nos lanzó @Cxav1
 |
| Imagen 1: Captura tweet. |
Vamos a coger papel y lápiz y reescribimos la pregunta que nos plantea @Cxarv1:
En nebulizaciones en T, en pacientes con Ventilación Mecánica Invasiva (VMI)
¿Cuál es el lugar más adecuado del circuito para nebulizar?
 |
| Imagen 2: Canva.com |
Vamos con el método Preⓒlic.
Bancos de preguntas
Empezad siempre por productos elaborados de evidencia científica como estos. Somos muy cansinos, pero Preevid lo merece. Os daréis cuenta cuando lo vayáis consultando como primera opción.
En el caso de la pregunta de hoy, encontramos la entrada "¿Dónde colocar las nebulizaciones en pacientes sometidos a ventilación mecánica (invasiva y no invasiva)?". Destacamos las respuestas de Preevid a la pregunta de @Cxarv1:
- "El rendimiento del nebulizador puede ser optimizado colocando el nebulizador a 30 cm del tubo endotraqueal, mejor que en la pieza en Y, porque el entubado ventilador inspiratorio actúa como espaciador."
- "Los dispositivos de válvula con pieza en T están disponibles comercialmente para que el nebulizador pueda ser insertado en el ventilador circuito sin desconectar al paciente del ventilador, por lo tanto, evitando la interrupción de la ventilación mecánica para inserción y extracción del nebulizador."
Desde luego esta entrada de Preevid es muy adecuada a la pregunta de @Cxarvl, pero como indica el banco de preguntas no está actualizada desde el año 2011.
Hemos pasado por la banco de preguntas de Picuida y no hemos encontrado preguntas clínicas respondidas relacionadas.
Guías de práctica clínica
Revisamos GuiaSalud y no encontramos inforamción al respecto. Nos vamos a buscar información más actulizada a una buena base de datos.
Búsqueda bibliográfica
Seguimos en búsqueda de la evidencia más fresca. Para ello nos hemos metido en el tesauro DeCS y a partir de términos controlados, hemos desarrollado la estrategia de búsqueda: "((Aerosols) OR (Administration, Inhalation)) AND (Respiration, Artificial) not ((non-invasive) or (Noninvasive))". Al lanzarla en Pubmed la hemos limitado desde 2011 (la fecha en que Preevid revisó la evidencia) para ver qué hay de nuevo en esto de los aerosoles y nebulizadores.
Hemos encontrado nuevos artículos donde se probó la administración de aerosoles y nebulizadores en diferentes configuraciones y elementos en circuitos de ventilación mecánica:
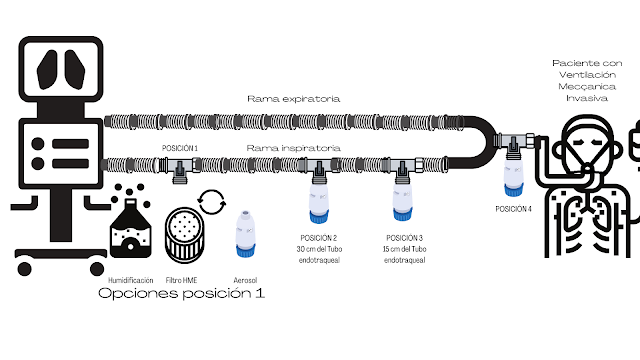 |
Imagen 3: Diferentes configuraciones del sistema de ventilación para la administración de aerosoles. Fuente: Canva.com
|
Diversos estudios:
El artículo de
Macari determina que el generador de aerosoles debe colocarse a una distancia de 20-30 cm del tubo endotraqueal, entre el tubo y la pieza en Y del circuito del ventilador (Posición 2). Esto se debe al hecho de que la rama inspiratoria del circuito del ventilador actúa como un depósito de aerosol durante la exhalación.
En un estudio de laboratorio
Ke y sus colaboradores, sugieren que la forma óptima de administrarlo es colocar el dispositivo generador de aerosoles a 15 cm de la pieza en Y (Posición 3) y activarlo al final de la espiración (sincronizado). Este estudio de laboratorio indicó que eran necesarios estudios
in vivo para evaluar la relevancia clínica de sus hallazgos.
Otro artículo, en este caso de
Berlinski y Willis, posiciona el generador de aerosoles en la salida del ventilador, pasando después por un humificador o viceversa (posición 1 humidificador + posición 2 aerosoles o posición 1 aerosol+ posición 2 humidificador). Confirmando que el aumento en la dosis pulmonar / eficiencia de administración, se encontró al mover el generador de aerosoles de la pieza en Y al extremo más próximo al ventilador. En este estudio se hace hincapié en las diferentes variables que afectan a la disponibilidad de fármaco para el paciente: La posición del dispositivo en el circuito del ventilador, la humidificación, el tipo de circuito del ventilador y las características del TET.
Por último destacamos el estudio de
Mac Giolla, O'Sullivan Joyce y MacLoughlin quienes afirman que la presencia de un filtro intercambiador de calor y humedad (HME) no afecta en gran medida a la disponibilidad del fármaco para el paciente (si la administración es post filtro). El estudio determinó la administración máxima de aerosol cuando el dispositivo, se colocó próximo al tubo endotraqueal (TET) (Posición 1 HME + posición 4 aerosoles). Este hallazgo contrario a los estudios anteriores, se justifica por los autores dado que
el aerosol generado pasaba un giro de 90 ° antes del TET. Por lo que existía una considerable pérdida y deposición de aerosol en este punto del circuito respiratorio. Por este motivo recomiendan en futuros estudios la disposición de un circuito respiratorio mucho más simple, sin codos, que sea comparable a los anteriores estudios. El resultado más destacable fue la cuádruple disponibilidad de fármaco cuando se administraba con nebulizador de malla vibratoria.
Una
revision narrativa de Ehrmann y Luyt establece que en aerosoles administrados en ciclos respiratorios continuos, la ubicación óptima del nebulizador permite reducir la cantidad de fármaco que se pierde a través de la rama espiratoria del ventilador. El nebulizador debe colocarse en la posición 2 de la rama inspiratoria que luego sirve como espaciador / cámara de inhalación, permitiendo administrar un bolo de aerosol concentrado en cada inspiración. También recomienda la sincronización del aerosol con la inspiración.
Afortunadamente hemos encontrado una
revisión sistemática reciente de
Dugernier y colaboradores, de donde podemos destacar que: La combinación de un nebulizador con una cámara de inhalación puede aumentar significativamente las dosis pulmonares. Así mismo la activación de un inhaladores de medida de dosis en una cámara de inhalación, colocados en la pieza en Y permitió un aumento de 1,5 a 4 veces en las dosis pulmonares de broncodilatadores, según un estudio de la revisión.
También destacan que la técnica de administración varió mucho entre todos los estudios clínicos que evaluaron la deposición pulmonar del fármaco in vivo. Es posible que debido a la configuración no estandarizada del ventilador se diera esta variabilidad en los resultados.
La mayoría de los estudios incluidos se centraron en los antibióticos inhalados, que requieren una técnica de administración rigurosa con nebulizadores. Los autores proponen la optimización de la administración utilizando una lista de verificación. En este sentido, consideran al conocimiento insuficiente y la ausencia de un protocolo estandarizado los hándicaps actuales a superar esta variabilidad.
Como en otros estudios presentados consideran los factores que intervienen en la disponibilidad pulmonar del fármaco: el tipo de nebulizador, la configuración del ventilador necesaria para una ventilación adecuada, la infusión de sedantes para adaptar al paciente a el ventilador, calentamiento-humidificación de gases inhalados en pacientes con SDRA o EPOC, pérdida espiratoria por el flujo de sesgo fijado por el fabricante en la mayoría de los ventiladores y altos flujos turbulentos que inducen impactaciones inerciales en diferentes componentes del circuito del ventilador, en las vías respiratorias artificiales y la tráquea.
Los autores declaran tener varias limitaciones inherentes a la heterogeneidad de los estudios.
Conclusión de PreClic
- La heterogeneidad de diseños en los estudios encontrados evita que podamos realizar recomendaciones estandarizadas para la administración de aerosoles en pacientes con ventilación mecánica.
- La variabilidad de dispositivos de administración de fármacos en aerosol, a través de la ventilación mecánica, no permite extraer conclusiones de la posición idónea para su administración.
- Las variables descritas que afectan a la disponibilidad del fármaco administrado en los pulmones del paciente son amplias (configuración del ventilador necesaria para una ventilación adecuada, calentamiento-humidificación de gases inhalados, tipo de dispositivo, posición del dispositivo en el circuito del ventilador, la humidificación, el tipo de circuito del ventilador y las características del TET, pérdida espiratoria por el flujo de sesgo fijado por el fabricante en la mayoría de los ventiladores y altos flujos turbulentos que inducen impactaciones inerciales en diferentes componentes del circuito del ventilador, en las vías respiratorias artificiales y la tráquea) y se requieren estudios homogéneos para la obtención de resultados con mejor nivel de evidencia.
- La evidencia actual se dirige hacia el uso de dispositivos de administración de malla vibratoria sincronizados con la respiración del paciente, dado que multiplican su disponibilidad al paciente.
- Crear circuitos simples, sin acodamientos, con flujos no turbulentos favorecerá una disponibilidad mayor del fármaco para el paciente.
- Dejar montado el nebulizador en el circuito para no montar y desmontar con cada administración.
- Varios estudios apuntan hacia la creación de espaciadores en la rama inspiratoria (posición 2 ó 3) para una mejor dispensación del fármaco durante la inhalación.
Esperamos haberte despejado alguna duda @Cxav1, aunque puede que hayamos abierto otras. En todo caso la realización de este tipo de experimentos en laboratorios, paracen un buen campo para desarrollar estudios con las recomendaciones ofrecidas ¿Alguien ha dicho tesis?
¿Sigues leyendo? ¿Te has quedado con ganas de más? Puedes revisar las siguientes entradas relacionas:




No hay comentarios:
Publicar un comentario